Αρχική » Άρθρα
Αρχείο κατηγορίας Άρθρα
Υπερηχογράφημα 3ου τριμήνου (Doppler). Πολυτέλεια ή αναγκαιότητα;
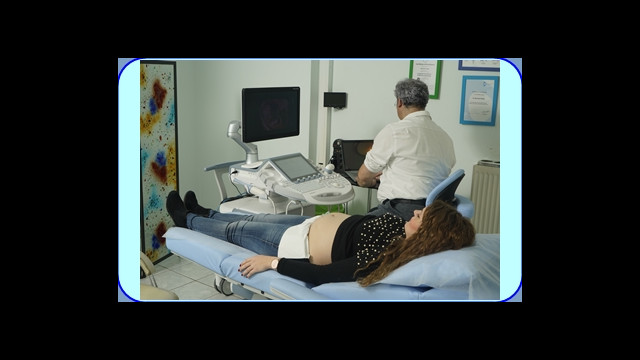
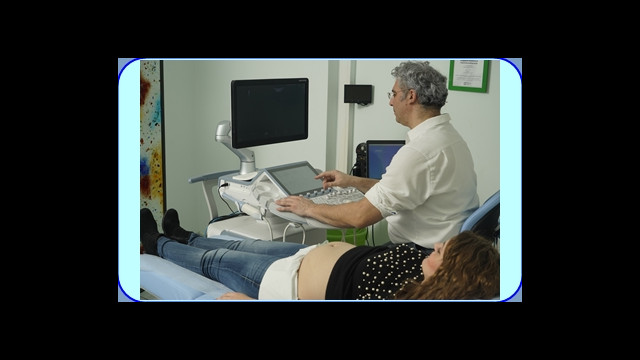
Αυτό το διακοιλιακό υπερηχογράφημα έχει ως στόχο να εκτιμήσει την ανάπτυξη και την υγεία του εμβρύου. Είναι μία από τις πιο σημαντικές εξετάσεις της εγκυμοσύνης, είναι εξίσου σημαντικό όπως και τα υπερηχογραφήματα του α΄ και β΄ τριμήνου. Διενεργείται από την 28η εβδομάδα έως και τον τοκετό, συνήθως όμως την 30η-32η εβδομάδα της κύησης εκτός αν […]
Το έργο του Κύπρου Νικολαΐδη
Είναι καθηγητής Εμβρυϊκής Ιατρικής του King’s College Λονδίνου και του University College Λονδίνου. Ο Κ. Νικολαϊδης θεωρείται ο «πατέρας» της αυχενικής διαφάνειας, διαγνωστική τεχνική που συντελεί στον πρώιμο εντοπισμό των γενετικών μεταλλάξεων που σχετίζονται με το σύνδρομο Down και είναι πρωτοπόρος στην έρευνα και τις εφαρμογές Cell Free DNA testing για τον εντοπισμό χρωμοσωμικών ανωμαλιών […]
Τι είναι ο μη Επεμβατικός Προγεννητικός έλεγχος (Νon Invasive Prenatal Test, NIPT)
Ο μη επεμβατικός προγεννητικός έλεγχος είναι η τελευταία εξέλιξη στον τομέα της προγεννητικής διάγνωσης χρωμοσωμικών ανωμαλιών. Η εξέταση πραγματοποιείται με λήψη αίματος από την έγκυο, οποιαδήποτε στιγμή μετά τη 10η εβδομάδα κύησης. Βασίζεται στο γεγονός ότι στην κυκλοφορία της εγκύου ανιχνεύεται μικρό ποσοστό γενετικού υλικού (cell free DNA – cf DNA), το οποίο προέρχεται από […]
Προγεννητικός έλεγχος
Η εγκυμοσύνη είναι μια πολύ ξεχωριστή και ιδιαίτερη περίοδος για τους μέλλοντες γονείς. Είναι όμως και μια περίοδος που οι γονείς και το περιβάλλον τους βιώνουν αγωνία για την υγεία του εμβρύου. Η υπερηχογραφική εξέταση του εμβρύου μπορεί να μειώσει το άγχος. Οι υπέρηχοι Οι υπέρηχοι είναι ακουστικά κύματα και χρησιμοποιούνται στην ιατρική για την […]

















 Visit Today : 50
Visit Today : 50 Who's Online : 2
Who's Online : 2